Nanomedicina liposomal:aplicaciones para la administración de fármacos en la terapia del cáncer
Resumen
La creciente prevalencia del cáncer, una enfermedad en la que el crecimiento celular rápido e incontrolable causa complicaciones y disfunción tisular, es una de las preocupaciones serias y tensas de los científicos y médicos. Hoy en día, el diagnóstico del cáncer y especialmente su tratamiento eficaz se ha considerado como uno de los mayores retos en salud y medicina del último siglo. A pesar de los importantes avances en el descubrimiento y la administración de fármacos, sus numerosos efectos adversos y su especificidad y sensibilidad inadecuadas, que suelen causar daños a los tejidos y órganos sanos, han sido grandes obstáculos para su uso. La limitación en la duración y la cantidad de la administración de estos agentes terapéuticos también es un desafío. Por otro lado, la incidencia de células tumorales resistentes a los métodos típicos de tratamiento del cáncer, como la quimioterapia y la radioterapia, pone de relieve la intensa necesidad de innovación, mejora y desarrollo de las propiedades de los fármacos antitumorales. Se ha sugerido que los liposomas son candidatos adecuados para la administración de fármacos y el tratamiento del cáncer en nanomedicina debido a su capacidad para almacenar fármacos con diferentes características físicas y químicas. Además, la alta flexibilidad y el potencial de la estructura de los liposomas para la modificación química mediante la conjugación de varios polímeros, ligandos y moléculas es una ventaja significativa para que los liposomas no solo mejoren sus méritos farmacológicos sino también la eficacia de los medicamentos contra el cáncer. Los liposomas pueden aumentar la sensibilidad, la especificidad y la durabilidad de estos agentes anti-celulares malignos en el cuerpo y proporcionar beneficios notables para su aplicación en nanomedicinas. Revisamos el descubrimiento y desarrollo de los liposomas centrándonos en sus aplicaciones clínicas para tratar diversos tipos de cánceres y enfermedades. También se consideraron y discutieron cómo se pueden mejorar las propiedades de los medicamentos liposomales y su oportunidad y desafíos para la terapia del cáncer.
Resumen gráfico
Introducción
El cáncer, una enfermedad en la que las células sanas del cuerpo salen de su condición normal y se dividen sin control, se reconoce como un gran desafío médico en el siglo actual. Esta complicación es causada por la acumulación de carcinógenos ambientales o mutaciones genéticas [1] y se reconoce como un gran desafío médico en el siglo actual. Millones de personas mueren cada año debido al cáncer, y el número de nuevos pacientes y la tasa de mortalidad aumentan continuamente [2]. Según los informes de la Organización Mundial de la Salud (OMS), el cáncer fue la segunda causa principal de mortalidad en 2018, y una estimación mostró que alrededor de 9,6 millones de personas murieron de varios cánceres en ese año. En 2018, 1 de cada 6 muertes fueron causadas aproximadamente por cáncer. Aproximadamente el 70% de las muertes por cáncer se producen en países en desarrollo y de bajos ingresos. Sin embargo, también debe tenerse en cuenta la incidencia y la tasa de letalidad del cáncer en los países desarrollados [3].
Se sabe que la quimioterapia con agentes antitumorales es un tratamiento importante para el cáncer [4]. La quimioterapia con fármacos gratuitos es limitada debido a la falta de sensibilidad y especificidad adecuadas. Como resultado, esta limitación ha impedido un tratamiento preciso debido a los efectos secundarios e inhibido suficiente esfuerzo por efecto antitumoral [5]. La quimioinmunoterapia, un tratamiento combinado concomitante, también se ha sugerido como un método eficaz y prometedor para la terapia del cáncer, que trata explícitamente las células tumorales que son resistentes a los medicamentos convencionales. En los últimos años, se han descubierto y aplicado una variedad de tratamientos convencionales y avanzados para tratar el cáncer. Por ejemplo, para reducir los efectos secundarios de los medicamentos convencionales contra el cáncer, específicamente los agentes de quimioterapia, diversas nanomedicinas [6], incluidas las nanopartículas virales (VNP) [7, 8], los puntos cuánticos [9], los nanomateriales poliméricos [10] y los liposomas. [11] se han aplicado.
Entre las diferentes nanomedicinas, los liposomas como nanopartículas esféricas (NP) tienen una estructura particular. La presencia de dos fases acuosa y orgánica en el constituyente del liposoma permite el atrapamiento de ambos tipos de agentes hidrófilos e hidrófobos y crea una ventaja notable para el liposoma sobre muchos nanovehículos. Una de las formas de mejorar las propiedades de especificidad, biodisponibilidad y biocompatibilidad de los fármacos antitumorales es atraparlos en diversos tipos de liposomas [5]. Durante las últimas dos décadas, se han realizado esfuerzos importantes para explotar los liposomas con fines terapéuticos. Algunos de estos medicamentos, como DaunoXome® y Caelyx®, han sido aprobados para aplicaciones generales y clínicas, mientras que otros se encuentran en las etapas finales de producción y aprobación [12].
Generalmente, existen diferentes tipos de liposomas terapéuticos tales como inmunoliposomas y liposomas sensibles al pH. Los inmunoliposomas son un gran grupo de dispositivos nanomédicos, también conocidos como sistemas de administración de fármacos dirigidos (DDS), que han mostrado efectos anti-malignos significativos en estudios e investigaciones [13]. Los liposomas sensibles al pH también se conocen como un grupo de liposomas polimórficos, en los que la estructura y las moléculas constituyentes se alteran por el cambio de pH, lo que lleva a la liberación de su contenido de fármaco [14]. Además, los liposomas, al igual que otras nanomedicinas, tienen el potencial de utilizarse para la reparación y regeneración de tejidos, la formación de imágenes y el diagnóstico, además de los sistemas de administración de fármacos. El uso de liposomas en varios aspectos simplifica la identificación, el manejo y el tratamiento de enfermedades y cánceres [15].
En este artículo se presenta un resumen de los hallazgos sobre el descubrimiento y estructura de los liposomas, diversas propiedades de los liposomas y fármacos liposomales para el tratamiento del cáncer en el mercado y su desarrollo. En última instancia, se concluirá un informe sobre las oportunidades y desafíos de la utilización de nanomedicinas liposomales, que se pueden destacar como cuestiones cruciales que se deben tener en cuenta en la investigación futura de los científicos, lo que lleva a la eliminación de las limitaciones y al fortalecimiento de los puntos positivos.
Texto principal
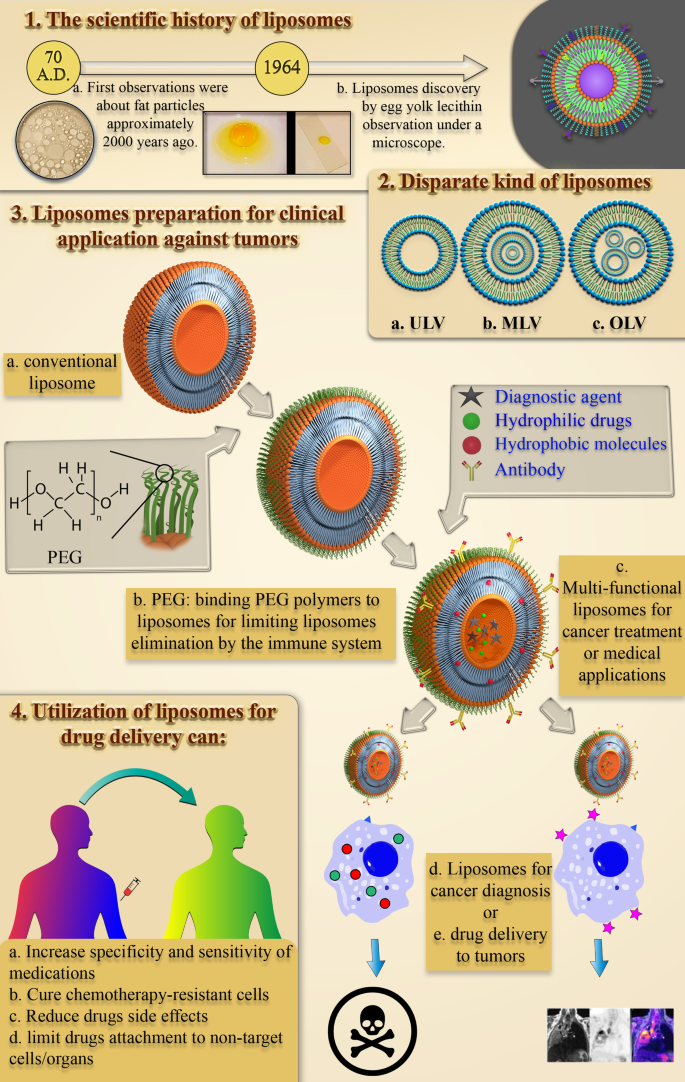
La historia científica de los liposomas:descubrimiento y definición
Fueron necesarios alrededor de 1950 años desde los primeros estudios sobre la estructura y el comportamiento de pequeñas partículas lipídicas en un ambiente acuoso hasta la primera nanopartícula de administración de fármacos basada en lípidos aprobada por la FDA de EE. UU. El proceso de estudio del comportamiento de las partículas de lípidos y grasas en el agua comenzó con las primeras observaciones de Plinio el Viejo hace casi 2000 años [16]. A finales del siglo XVII, el descubrimiento de la célula por Anthonie Van Hook planteó muchas preguntas sobre la estructura de las células [17]. Luego, Gorter y Grendel descubrieron la presencia de bicapas de fosfolípidos en las membranas celulares [18]. Posteriormente, Singer y Nicolson describieron el modelo de membrana de mosaico bicapa para explicar el comportamiento de los fosfolípidos de la membrana celular [19]. Estas observaciones e hipótesis científicas atrajeron la atención de otros científicos hacia los NP derivados de grasas. En la década de 1960, Alec D. Bangham, quien estudió el efecto de los lípidos, especialmente los fosfolípidos, en el proceso de coagulación de la sangre en el Instituto Babraham [20, 21], observó accidentalmente los primeros liposomas y se sorprendió al ver que se formaban partículas esféricas espontáneas en el agua [22]. Posteriormente, Gerald Weissmann, un visitante del laboratorio de Alec Bangham que estaba al tanto de los resultados de la investigación de Bangham, llamó a la Mesofase Esmectica observada por Alec "liposomas" en lugar de "bangosomas" y fue galardonado con el Premio Nobel [22]. La historia científica del descubrimiento de liposomas se resume en la Fig. 1.
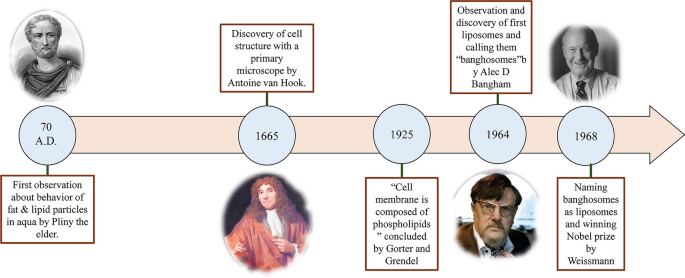
Diagrama de observaciones que llevaron al descubrimiento de los liposomas. Las tendencias históricas y científicas del estudio del comportamiento de las partículas de lípidos y grasas en el agua y las observaciones que llevaron al descubrimiento de los liposomas, junto con imágenes de los científicos involucrados en el evento, Plinio el Viejo [23], Anthonie Van Hook [24], Alec D. Bangham [25] y Gerald Weissmann [26], respectivamente, de izquierda a derecha
¿Qué estructuras se conocen como nanopartículas liposomales hoy en día?
Existe un intenso esfuerzo por definir los NP liposomales y descubrir sus propiedades de manera razonable. Hoy en día, los liposomas se definen como fragmentos esféricos y de formación espontánea que consisten en una membrana bicapa lipídica y un núcleo hidrófilo.
Los liposomas varían en tamaño desde alrededor de 10 nm a 2500 nm (o 2,5 µm) [15]. Sin embargo, la mayoría de los liposomas administrados para la administración de fármacos tienen típicamente un tamaño de aproximadamente 50 a 450 nm. Definitivamente, los liposomas con dimensiones mucho mayores también se pueden utilizar para aplicaciones médicas [27]. Además, los liposomas están compuestos principalmente por fosfolípidos. Los fosfolípidos son un tipo de lípidos, que son curiosamente similares a los triglicéridos. En la estructura de los fosfolípidos, hay un polo hidrofílico y dos cadenas hidrofóbicas. Por lo tanto, los fosfolípidos se consideran moléculas anfifílicas.
La membrana liposómica de los fosfolípidos incluye principalmente fosfatidilcolina (PC), esfingomielina (SM), fosfatidilserina (PS) y fosfatidiletanolamina (PE), que son anfifílicos y tienen una fuerte tendencia a formar estructuras particulares en el agua [28]. La razón física de este fenómeno es la copresencia de una cabeza hidrófila (molécula de fosfato) y dos colas hidrófobas (ácidos grasos) en los fosfolípidos. El grupo fosfato interactúa con H 2 O moléculas polares, mientras que las colas hidrófobas escapan de las moléculas de agua e interactúan entre sí [29]. En este caso, las cadenas no polares se colocan opuestas entre sí y forman una bicapa, creando un espacio lipofílico entre ellas. Por consiguiente, esta estructura parcial lipófila de los liposomas se puede aplicar para almacenar agentes y materiales hidrófobos. Además, la sección hidrófila del fosfolípido se dirige hacia las moléculas de agua a través de fuerzas moleculares, como enlaces de hidrógeno, Van der Waals, etc., que aparecen entre ellas. Estos conducen a formar un área hidrofílica dentro de los liposomas. La estructura de la molécula de lecitina, como un fosfolípido natural abundante en la yema de huevo y capaz de formar liposomas en el agua y en varias regiones de un liposoma, se muestra en la Fig. 2.
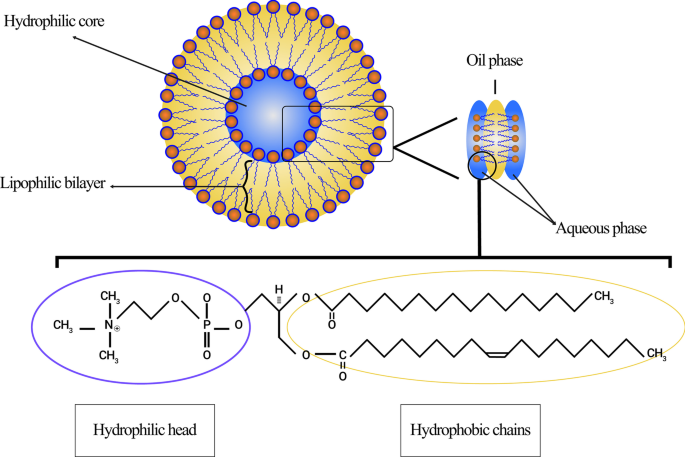
Figura esquemática de liposomas originados a partir de lecitina. Se muestran diferentes regiones de liposomas, incluido el núcleo hidrófilo y la bicapa hidrófoba. Se especifica la estructura de la molécula de lecitina, su polo hidrofílico y cadenas hidrofóbicas
Asimismo, la estructura esférica de los liposomas después de su disolución en agua, dependiendo del tipo de moléculas, la temperatura del medio acuoso, la concentración molar y la presencia de otras sustancias, como los iones, determina su forma final [30]. Los atributos físicos y químicos predominantes de un liposoma son las propiedades netas de los lípidos que lo componen, especialmente los fosfolípidos y las otras moléculas que lo componen. Estas propiedades incluyen la permeabilidad, la densidad de carga superficial y el tamaño total [31].
Tipos dispares de clasificación de liposomas
Desde el descubrimiento de los liposomas, estas estructuras siempre se han utilizado como parte esencial de las investigaciones biológicas, biofísicas, bioquímicas o farmacéuticas.
Hoy en día, los liposomas se pueden clasificar según su tamaño, el número de su bicapa de fosfolípidos, el procedimiento de síntesis y el mecanismo de preparación. En términos de tamaño, los liposomas se pueden dividir en tres grupos:pequeños, medianos y grandes. Teniendo en cuenta el número de capas de membrana, pueden ser vesículas unilaminares (ULV), vesículas oligolamelares (OLV) y vesículas multilaminares (MLV). En este sentido, los ULV son liposomas compuestos por una bicapa de fosfolípidos que mide alrededor de 50 a 250 nm, mientras que los MLV son mucho más grandes, alrededor de 0,5-1,5 µm, e incluyen varias membranas bicapa de fosfolípidos [32]. Los diferentes métodos de síntesis provocan márgenes entre estos dos grupos. En términos de aplicación, los ULV también tienen un gran ambiente hidrófilo internamente, lo que los hace adecuados para el atrapamiento de fármacos hidrófilos. Las vesículas unilaminares pequeñas (SUV), como las ULV, están compuestas por una bicapa de fosfolípidos, pero en términos de dimensión, tienen un tamaño inferior a 100 nm [33, 34]. Desde un punto de vista morfológico, los OLV son liposomas que se componen de dos a cinco vesículas que pueden tener tamaños idénticos o diferentes. En la estructura de los OLV, las vesículas están encerradas en una gran bicapa de fosfolípidos sin estar una dentro de la otra. Los OLV suelen ser de aproximadamente 0,1 a 1 µm [33,34,35]. A diferencia de los ULV, los MLV no son ideales para el suministro de sustancias hidrófilas. Las MLV se explotan principalmente para la liberación de agentes hidrófobos [36]. En la figura 3 se ilustran diferentes tipos de liposomas.
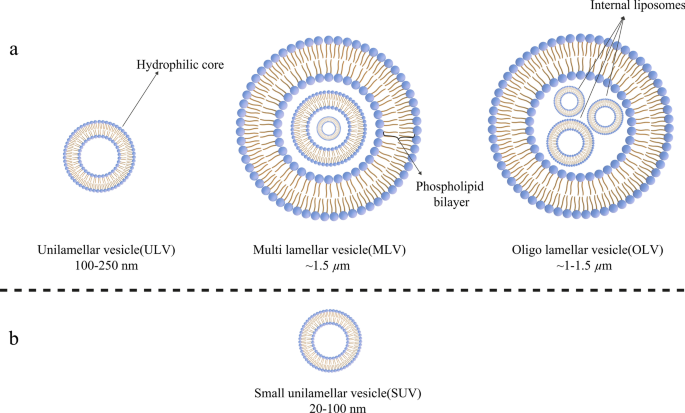
Clasificación de los liposomas según varios criterios: a Los liposomas se dividen en tres categorías en términos de tamaño; b La estructura de vesícula unilaminar pequeña (SUV), como miembro de vesículas unilaminares (ULV), que tiene un tamaño notablemente pequeño
Métodos de preparación de liposomas y desarrollo de sus nuevas generaciones
A diferencia de las nanopartículas de oro como NP duras, los liposomas son NP blandas [37] y pueden sintetizarse mediante diferentes métodos. Por ejemplo, MLV y ULV tienen distintos mecanismos de preparación. En la mayoría de estos métodos, se utiliza un disolvente particular (como cloroformo o metanol, etc.) para disolver los lípidos destinados a formar membranas de liposomas (con la relación molar deseada) en un matraz de fondo redondo (RBF). Por ejemplo, el apretón de manos es el procedimiento principal para sintetizar MLV [38]. Durante este procedimiento, que también se reconoce como hidratación de película de lípidos, se añaden lípidos a un disolvente orgánico. Luego, el disolvente se evapora mediante un dispositivo rotatorio y el producto sólido se lipoliza. En última instancia, los liposomas se sintetizan siguiendo métodos de hidratación y extrusión [39]. Otros métodos de síntesis de liposomas incluyen sonicación, evaporación en fase inversa, celda de presión francesa, liofilización y extrusión de membranas [38, 40].
Además, los liposomas también se pueden ordenar en diferentes categorías en función de su descubrimiento y desarrollo a lo largo del tiempo. Los liposomas de primera generación se denominan generalmente liposomas convencionales o clásicos. Los problemas, que se observaron al usar liposomas convencionales como NP terapéuticas, se identificaron tan rápidamente in vivo. Uno de los primeros problemas examinados fue la limitación del atrapamiento del fármaco en los liposomas. En otras palabras, muchos fármacos no pudieron almacenarse dentro de los liposomas de primera generación [41]. Junto con el gran deseo de estudiar la estructura y propiedades de los liposomas, como la estabilidad, la eficacia terapéutica y la posibilidad de aplicaciones clínicas, estos desafíos llevaron al desarrollo de liposomas de segunda generación al alterar los lípidos constituyentes, la carga superficial, el peso neto, y volumen total [42]. Para ser precisos, los liposomas de segunda generación se sintetizan principalmente mediante la adición de algunos polímeros hidrófilos a los liposomas convencionales para mejorar su vida útil en los fluidos corporales y convertirlos en candidatos adecuados para los sistemas de administración de fármacos. Este tipo de liposoma se puede dividir en dos grupos:liposomas de circulación larga no específicos o liposomas de circulación larga dirigidos a ligandos [43].
Los arqueosomas, como una nueva generación de liposomas, están formados por análogos de lípidos y fosfolípidos sintéticos de la membrana de las arqueas. En la última década, se han realizado esfuerzos extensos y considerables para investigar el potencial de los arqueosomas para ser empleados en la administración de medicamentos y vacunas. Los núcleos estructurales de los lípidos de tipo archaeal son moléculas de di-éter o tetra-éter con cadenas de fitanilo saturadas que contienen alrededor de 20 a 40 carbonos. Estas cadenas de carbono se unen a los enlaces éter de los carbonos sn-2,3 del glicerol de la columna vertebral que se encuentra en el archaeol o caldarchaeol. Como se mencionó anteriormente, estas partículas también se pueden usar enormemente en la administración de fármacos para complicaciones neoplásicas, alergias e infecciones, así como para vacunas [44].
Evaluación de las características biomateriales y propiedades fisicoquímicas de los liposomas
Como se mencionó anteriormente, a pesar de los avances generalizados en las ciencias médicas, el tratamiento de algunas enfermedades, especialmente el cáncer, aún enfrenta desafíos formidables debido a los agentes y métodos terapéuticos ineficientes. Ajustar la dosis del fármaco inyectado para influir en los tumores es un tema tenso debido a la estrecha ventana terapéutica de los agentes anticancerígenos. En otras palabras, una pequeña distancia entre la dosis terapéutica y la tóxica, así como una sensibilidad y especificidad inapropiadas, han creado una gran demanda de procedimientos terapéuticos avanzados [42].
Además, la utilización de nanomateriales para la administración de fármacos a los tejidos ha llamado la atención recientemente. La biocompatibilidad y la biodegradabilidad son dos características esenciales de las características de los biomateriales para el aprovechamiento de los nanomateriales en los sistemas de administración. Se requiere biocompatibilidad para inhibir que las NP terapéuticas dañen los tejidos y sistemas corporales y, la biodegradabilidad es urgente para descomponer las NP en compuestos no tóxicos y eliminarlos simplemente de los órganos [15]. Después de la detección de liposomas, los científicos comenzaron a aplicarlos como nanomateriales para la administración de fármacos. Como se ha mencionado, los liposomas tienen dos propiedades biomateriales necesarias para fines terapéuticos:biocompatibilidad y biodegradabilidad [36]. Además, los NP liposomales tienen otras características que los hacen adecuados para este propósito. Por ejemplo, debido a la estructura específica de los liposomas, ambos grupos de fármacos hidrófilos (solubles en agua) e hidrófobos (solubles en lípidos) pueden encapsularse en ellos. Además, la presencia de una membrana de bicapa de fosfolípidos en los liposomas protege a los agentes almacenados en los liposomas de diversos fenómenos y daños, como la degradación enzimática, la inactivación biológica por estructuras inmunológicas y los cambios químicos in vivo. Este punto tiene dos ventajas importantes:en primer lugar, la estructura de las moléculas atrapadas en el liposoma se conserva antes de llegar al tejido diana, y no se realizan modificaciones en él y, en segundo lugar, otros tejidos sanos y no diana están protegidos de la exposición al tejido diana. fármaco debido a la membrana del liposoma y no puede ser influenciado por estos agentes [42]. Los liposomas también se pueden aplicar para administrar materiales genéticos, como ADN, ARN, etc. y con fines de terapia génica. Los liposomas utilizados para este fin pueden estar compuestos de lípidos catiónicos, aniónicos, neutros y fosfolípidos o una mezcla de ellos [45]. Algunos agentes de diagnóstico y de formación de imágenes, como los puntos de carbono, pueden utilizarse para la detección del cáncer y la formación de imágenes en combinación de liposomas o individualmente [46]. Aunque los puntos de carbono están parcialmente aprobados para su aplicación clínica y se explotan en las investigaciones, la citotoxicidad sigue siendo una barrera desafiante para su amplia aplicación [47]. La estructura general de las NP de fármacos liposomales se muestra en la Fig. 4.
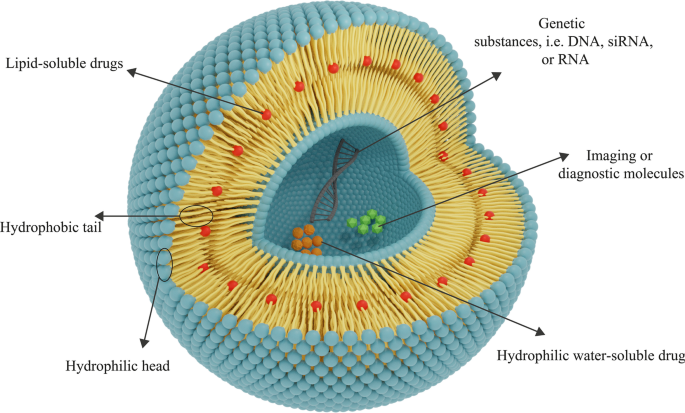
La estructura general de los liposomas consta de capas de fosfolípidos. Dependiendo de la hidrofilicidad-hidrofobicidad de un fármaco, se determinará el tipo apropiado de liposomas para su administración. Los fármacos hidrófilos quedan atrapados en el núcleo hidrófilo central y los fármacos hidrófobos se colocan en el área lipófila. Los liposomas también se pueden utilizar para la entrega de genes
Los fosfolípidos formadores de membrana presentes en los liposomas son compuestos no tóxicos y se pueden sintetizar en una amplia gama de tamaños. Los atributos fisicoquímicos de los liposomas dependen de sus constituyentes. Así, se pueden sintetizar liposomas con las propiedades deseadas mediante la adición de ciertos compuestos, como colesterol, polietilenglicol (PEG), etc. Además, la membrana de los liposomas es impermeable a moléculas gigantes, lo que ayuda a retener mejor el material dentro del liposoma [48 ]. Todas las características mencionadas del liposoma lo introducen como un nanomaterial apropiado para su explotación en la administración de agentes terapéuticos para el tratamiento de diversas enfermedades, especialmente el cáncer.
Gregory Gregoriadis, como uno de los investigadores pioneros en este campo, propuso la hipótesis del uso de liposomas para los sistemas de administración de fármacos y afirmó que los compuestos de fármacos podrían quedar atrapados en los liposomas [49]. Se ha informado de las propiedades fisicoquímicas y biomateriales apropiadas de los liposomas. Como ejemplo, una encuesta sobre liposomas que contienen el fármaco antitumoral citosina arabinósido utilizado en modelos animales ha mostrado un aumento significativo en la vida de los ratones con leucemia L1210 [50]. Al aplicar liposomas, se puede administrar una dosis suficiente de la forma activa del fármaco al sitio objetivo de manera protegida [42].
Mejora de la especificidad y sensibilidad de los NP liposomales para usos terapéuticos
Como se mencionó anteriormente, el uso de diversas moléculas y polímeros permite cambiar la estructura y la membrana de los liposomas, y a través de esto, se pueden agregar nuevas funcionalidades a los liposomas o se pueden modificar sus propiedades [51]. Tanto la prolongación de la circulación de los liposomas en la sangre como el aumento de su capacidad para acumularse en tejido tumoral específico o en un sitio patológico a través del efecto EPR son las primeras características importantes que deben tenerse en cuenta debido a la alta tasa de depuración de los liposomas. La conjugación de moléculas de PEG con las membranas de los liposomas a través de la conjugación química se ha utilizado secuencialmente para añadir esta funcionalidad a los liposomas [52]. La importancia y el papel de los polímeros de etilenglicol en el aumento de la vida media de los liposomas, especialmente los NP terapéuticos liposomales en los fluidos corporales, como la sangre, se expresaron hace unos 20 años [53].
Abuchowski y McCoy hicieron los primeros intentos de extender la vida media de los liposomas en el torrente sanguíneo conjugando PEG a su estructura. Como resultado, sus esfuerzos aumentaron generalmente el tiempo de circulación de los liposomas y su vida media en el torrente sanguíneo [54]. Después de unos meses, otros investigadores investigaron la posibilidad de reducir la alta velocidad de depuración de los liposomas por las células del sistema de fagocitosis mononuclear (MPS). Al unir PEG a las moléculas superficiales de los liposomas [53], se espera que mejore la circulación de los liposomas en la sangre. Hay multitud de artículos en este campo. Además, a diferencia de los liposomas convencionales, los liposomas recubiertos con PEG demostraron propiedades farmacodinámicas independientes de la dosis [55]. Entre varios polímeros, las moléculas de PEG son uno de los polímeros que se pueden unir a la superficie del liposoma para prolongar su vida útil in vivo. También se pueden utilizar otros polímeros para este fin [56]. La Figura 5 demuestra cómo las moléculas de polímero de PEG pueden proteger al liposoma de los anticuerpos y también prolongar su vida en el torrente sanguíneo.
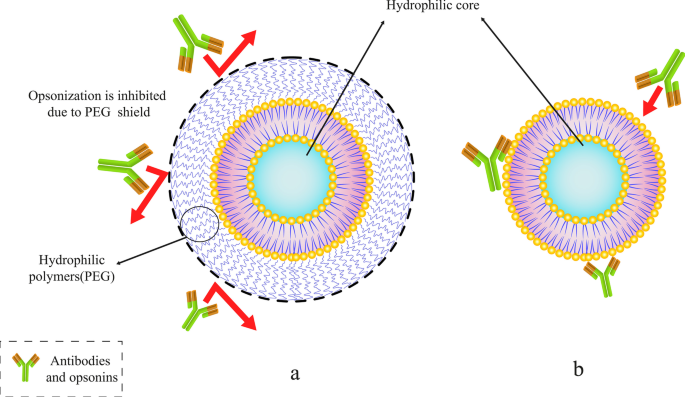
Conjugación de un polímero específico como polietilenglicol (PEG) a liposomas. un Escudo de liposomas pegilados con moléculas de polímero PEG. b Liposoma convencional atrapado por anticuerpos y opsoninas
Como se mencionó, es digno de mención que se pueden aprovechar otras moléculas para prolongar la circulación de liposomas además del PEG. Además, los polímeros de polioxazolinas se encuentran entre las sustancias utilizadas para modificar la membrana de los liposomas para mejorar su vida media. Al respecto, Woodle et al. fueron el primer grupo en aplicar poli [2-etil-2-oxazolina] (PEOZ) para sintetizar liposomas furtivos. Sus resultados atestiguaron una reducción en la eliminación y absorción de liposomas poli [2-etil-2-oxazolilados] PETOXilados inyectados en ratas por células hepático-esplénicas [57]. Sus resultados indicaron que la conjugación de otros polímeros como poli [2-etil-2-oxazolina] y poli [2-mtil-2-oxazolina] (PMOZ) podría tener efectos similares al PEG al aumentar la vida media y prolongar la circulación de liposomas in vivo. También compararon la biodistribución de liposomas conjugados con PEG, PEOZ y PMOZ en varios órganos y sistemas. Las consecuencias también demostraron que la biodistribución de todos estos liposomas en la sangre y el bazo era casi la misma, pero en el hígado, la distribución de PMOZ era mucho menor que la de los demás [57].
Pain y col. unió moléculas de dextrano a la superficie de los ULV. Sus resultados mostraron que los liposomas conjugados con dextrano, en comparación con los liposomas convencionales, tenían una circulación más extendida y una menor absorción y captación por parte del hígado y el bazo. Esta consecuencia testificó que las moléculas de dextrano, además de prolongar la vida útil de los liposomas en el cuerpo, también podrían aplicarse para aumentar la estabilidad y regular la velocidad de liberación del fármaco de los liposomas [58].
El segundo aspecto que debe tenerse en cuenta es la fluidez y estabilidad de los liposomas. Se pueden utilizar otros lípidos, incluido el colesterol, en el marco de los liposomas. En ocasiones, el colesterol puede sustituir algunos compuestos en la bicapa de fosfolípidos para mejorar algunas propiedades del liposoma. No obstante, se ha demostrado que la modificación del contenido de la bicapa de liposomas y la sustitución de algunas de las moléculas de fosfolípidos por determinados compuestos, especialmente el colesterol, puede reducir la fluidez de los liposomas [59]. Además, la presencia de colesterol en la membrana de los liposomas aumenta la estabilidad de su estructura (tanto en experimentos in vivo como in vitro). También reduce la permeabilidad y la posibilidad de fuga de sustancias atrapadas. El colesterol es un esteroide hidrofóbico que interactúa con las cadenas hidrofóbicas entre las bicapas de fosfolípidos para estabilizar su estructura cuando está presente en la membrana de los liposomas. Esta acción del colesterol es sustancial cuando se explotan los liposomas clínicamente in vivo porque evita que el liposoma se convierta en lipoproteínas de alta densidad (HDL) y lipoproteínas de baja densidad (LDL) en el cuerpo. Además, las estructuras lipídicas presentes en la sangre y los fluidos intracelulares pueden tener una impresión en los liposomas. Las lipoproteínas como LDL y HDL afectan a los liposomas inyectados y provocan la transferencia de lípidos y el reordenamiento de sus membranas. También reducen drásticamente la estabilidad de los NP liposomales que contienen fármacos [12]. Es de notar que otros materiales, como el ADN y otras moléculas utilizadas en la membrana de los liposomas para aplicaciones terapéuticas, tienen que anclarse al colesterol en la membrana. Agregar varias sustancias a las membranas de los liposomas es una forma de crear características positivas en los liposomas [42].
Las terceras características esenciales que deben considerarse son la sensibilidad y especificidad de los liposomas para una identificación precisa y unión específica a las células diana. Al unir compuestos, como anticuerpos monoclonales, F ab fragmentos y otras moléculas conjugativas como la transferrina y el folato, es posible mejorar la especificidad de los liposomas, lo que resulta en una unión específica a las células tumorales [60]. Además, se ha investigado anteriormente la mejora de la especificidad y sensibilidad de los nanoportadores de fármacos, específicamente los liposomas. Por ejemplo, Mohammad J. Akbar et al. estudiaron liposomas conjugados péptido-PEG-lípido para tratar el cáncer de pulmón de células pequeñas (CPCP). Sus resultados mostraron que la unión del péptido antagonista del receptor peptídico liberador de gastrina (GRPR) a los liposomas podría aumentar la especificidad y la acumulación de estos liposomas en las células que expresan GRPR. También afirmaron que estos liposomas unidos a péptidos podrían aplicarse para tratar células de cáncer de pulmón debido a la regulación positiva de genes que expresan GRPR en ellos [61].
Finalmente, se agregaron medicamentos y fármacos a los liposomas pegilados debido a sus propiedades apropiadas, y ahora, estas estructuras liposómicas se han establecido para su uso clínico-industrial [62]. Los anticuerpos también se utilizaron en los primeros estudios para aumentar la capacidad de los liposomas para unirse a las células diana [63]. En este caso, la endocitosis mediada por receptores fue realizada por liposomas para entrar en la célula [64]. Mientras tanto, se han desarrollado varios métodos para unir anticuerpos a liposomas [65]. Los estudios sobre los liposomas conjugados con anticuerpos han demostrado que la toxicidad de los fármacos contra el cáncer frente a las células tumorales cultivadas aumenta con la conjugación de los anticuerpos con las superficies de los liposomas [66]. Cuando se aplicaron anticuerpos en la superficie de los liposomas de PEG, la reliquia de anticuerpos para unirse a sus receptores diana fue velada por polímeros de PEG, especialmente cuando las cadenas laterales unidas al PEG eran largas [67]. Por lo tanto, los científicos deben considerar el uso simultáneo de PEG y anticuerpos para la medicación de liposomas y sus desventajas.
El cuarto factor importante en la aplicación terapéutica de los liposomas es el grado de liberación de fármacos atrapados en ellos. El ajuste de los liposomas para la extracción de fármacos en su interior afectados por las condiciones anormales de los tejidos dañados es uno de los aspectos cruciales en la administración clínica de liposomas. Además, el uso de compuestos sensibles a la temperatura, pH o un metabolito específico en la superficie de los liposomas que puede unirse al tejido y la superficie de la membrana de las células diana es un método para liberar estos fármacos con precisión. La utilización de este método puede dar como resultado el efecto específico de los liposomas en la superficie de la membrana de las células diana y también liberar el contenido de fármaco en su interior [68].
The releasing rapidity of compounds entrapped in liposomal NPs is the fifth substantial criterion for adjusting the dose of drugs available at the target site. One of the essential objects that should be considered for the proper usage of all kinds of drug delivery systems, including liposomes, is the releasing rate of drugs and regulation. With regard to liposomal drug delivery systems and NPs, it is worth mentioning that the encapsulated substances in the liposomes are not biologically available and can only be bioavailable while it is released from the initial state. Therefore, drug-containing liposomes can provide the ability to increase the concentration of bioavailable drugs for cancerous tissues and to improve the quality of treatment and therapeutic efficacy can be achieved on condition that the rate of drug release from the liposome is adjusted [69]. Furthermore, it has been proven that changing the liposome bilayer content and replacing some phospholipids with certain compounds, especially steroid molecules like cholesterol, can decrease the permeability and unintended leakage of the compounds stored in them [70]. Consequently, this advantage can be exploited to adjust the release rate of the encapsulated compound. Once released, the drugs must penetrate sufficiently into the cell and make the necessary physiological-biochemical changes to exert their impact.
As it is mentioned earlier, various compounds, including aptamers, can be conjugated to liposomes. In this regard, Mohammad Mashreghi et al. applied anti-epithelial cell adhesion molecule (anti-EpCAM) as an aptamer to functionalize Caelyx® liposomes. Their experiment outcomes determined that functionalization of Caelyx® with this aptamer could enhance the merits of this liposomal drug and made it a viable option for cancer treatment [71]. Figure 6 shows the structure of different types of liposomes that are used in vitro or for clinically scientific purposes schematically.
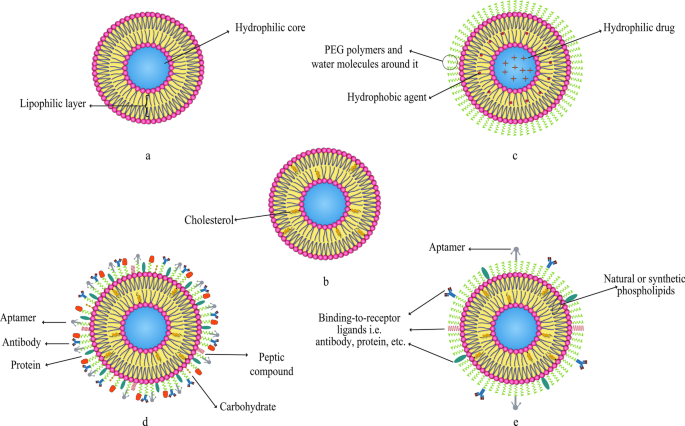
Various kinds of liposomes. un Conventional liposome; b cholesterol-conjugated liposome; c PEGylated or stealth liposome; d ligand-targeted liposome; e multi-functional liposome
The passage of drugs through lysosomes to enter cells (which have low pH and many degrading enzymes) is the sixth most important factor for the practical application of conjugated medicines to liposomes. To protect therapeutic agents from unwanted conversions in extracellular and intracellular space, cell-penetrating peptides are attached to the liposome surface [72].
On Liposomal Drugs Pharmacology:Pharmacokinetics and Pharmacodynamics
The assessment of pharmacological attributes, as an essential part of medicine and pharmaceutical science, is required not only to gain a better understanding of liposomes pros and cons as drug carriers but also to confirm and evaluate them in clinical trials. The pharmacological properties of liposomal drugs and their interactions with the body can be examined in two various aspects:pharmacokinetic (the effect of the body on therapeutic compounds) and pharmacodynamics (how medications act and impact the body and cellular pathways) [73]. In general, the utilization of liposomes for drug delivery in cancer treatment or other disorders requires the elevation of these agents' effectiveness on the one hand, and reducing their toxicity toward normal tissues on the other hand. Subjects such as the proper administration route of NP-based drugs, their circulation in the bloodstream and half-life, their biological distribution in tissues, and their cellular metabolism, as well as their elimination, metabolization and clearance, have been studied in the field of pharmacokinetics [74]. The pharmacokinetics of liposomes primarily study the bioavailability of liposome-conjugated drugs in various body fluids and tissues. Indeed, the study of chemical decomposition and biological excretion, and liposome uptake and purification are also considered in pharmacokinetics. The results of studies on pharmacological advantages of using liposomal drugs (regardless of the type of liposomes applied in the DDS) instead of free drugs showed that:
Primarily, liposome can modify the drug release profile to a sustained release, and consequently, reduce the requirement for constant injection. Secondly, it can extend the presence of the drug in the bloodstream and body fluids, and as a consequence, increase its half-life. Thirdly, it has the potential to lead to better bio-distribution in cancerous tissues while reducing drug influences on healthy tissues due to limited particle size to cross the Endothelium of healthy capillaries. Ultimately, it reduces drug metabolism and inactivation in plasma before reaching the target tissue, in addition to its positive effect on the clearance of drug metabolites [75, 76].
However, some changes are required in the pharmacokinetics of liposomes to increase their solubility, specificity, and sensitivity. These modifications enable them to overcome chemotherapy-resistant cells, enhance the efficacy and half-life. Moreover, their toxicity or unintended metabolic compounds product as a result of their metabolization should be decreased by these modifications [77].
After consuming liposomal drugs administration, they enter the body and circulate in the bloodstream with a specific half-life. Their size and formative composition determine the half-life of liposomal medications. Moreover, rapid clearance of liposomal drugs from the body can reduce their duration of action and therapeutic index. As aforesaid, appending hydrophilic polymers such as PEG to liposomes is able to decrease their clearance rate and solve this challenge [78]. Also, it is possible to adjust the fluidity and drug-release rate of the liposome membrane by adding cholesterol molecules.
The application of liposomes for drug delivery may lead to some changes in drug pharmacokinetics [79]. The ability of liposomes to change the pharmacokinetic properties of the various drugs and medications is one of their significant benefits in drug delivery systems [80]. Concerning the process of liposome clearance and elimination, it is obvious that liposomal structures are affected by plasma proteins after being administered. For instance, after injection of liposomal nanoparticles opsonins are adsorbed on the surface of the liposomes. Opsonins are plasma protiens which mostly include immunoglobulins and fibronectin [42]. Opsonins presence on the surface of liposomes will result in their elimination by MPS, as one of the significant elimination section of various drugs from blood and body fluids. They also clear liposomes through the attachment of some receptors such as complement C3b and Fc to opsonins-liposomes complex [81]. Various tissues and cells such as liver kupffer cells, macrophages present in the spleen, bone marrow, and lymph nodes are involved in the clearance of liposomal NPs [82].
According to the International Union of Pure and Applied Chemistry (IUPAC) definition, pharmacodynamics refers to the study of the pharmacological impact of compounds on living systems and the biochemical and physiological consequences of these effects [83]. The increased elusion to identify therapeutic agents when encapsulated in liposomes has been recognized as one of the pharmacodynamical benefits of liposomes utilization [84].
Furthermore, the physicochemical characteristics have significant influences on the pharmacology of liposomal drugs. The particle size, electrical charge of membrane, and the composition of membrane lipids are some of these physicochemical properties that can affect the pharmacokinetics and pharmacodynamics of the agents. Firstly, there is a direct relationship between the particle size of nanoparticles, including liposomes, and their clearance rate. By increasing the size of NPs, their elimination rate by the immune system and MPS cells will also enhance [85]. Secondly, it is worth mentioning that the net charge of liposome membranes is a consequence of the electrical charge of phospholipids and their other constituting particles that made them up. As a result, a rise in the membrane charge is associated with enhanced clearance rates of these agents [86]. The composition of membrane lipids and other structural features (such as hydrophilic core radius) also remarkably affect the pharmacokinetics of liposomal drugs [87].
More importantly, it has been hypothesized that different types of liposomes exhibit distinct drug kinetics/dynamics depending on their various structures. The drug release rate also rests on the number of phospholipid bilayers and the content of loaded drug compounds. It is also contingent upon the hydrodynamic diameter, total volume, and other pharmacokinetic properties as well [88].
Administration Route of Liposomal Drugs
Like many different drugs, NP-based liposomal medicines can be administered from a wide variety of routes. In other words, oral consumption [89] and distinct injection methods such as intravenous (I.V.) administration and various local injections are among the common administration routes of liposomal drugs [90]. The usage of nanoparticles, including liposomes, for drug delivery via oral administration has been highlighted as an effective strategy since the nanoparticles increase the bioavailability of medicines, improve their interaction with cells, and prevent any modifications in the molecular structure of the drug due to enzymes and gastric juices in the gastrointestinal tract. Moreover, they have the ability not only to enhance the release of remedial molecules into the mucosal and epidermal layer but also to protect drugs from unwanted changes during the first pass effect [89]. Intravenous injection is used as the primary administration route for many liposomal drugs approved by the FDA or other authorities [42]. On the other hand, subcutaneous (S.C.), intradermal (I.D.), intraperitoneal (I.P.), and intramuscular (I.M.), classified under the title of the local injection, are also utilized for administration of liposomal drugs [90,91,92].
Liposomal Drugs Fate In Vivo and Their Targeting Mechanism of Action
Following administration of the liposomal drugs, they reach the pathological lesions at the target site through the bloodstream and accumulate there. The mechanism of action of liposomal drugs on tumors starts with their accumulation at the target site, uptake of them by tumor cells, and the release of free drugs [93]. Subsequent to entering the body, liposomal drugs reach the tumors through various targeting mechanisms of action and then interact with cells in different ways [94]. In general, tumor-targeting mechanisms are divided into two categories:passive and active targeting. Passive targeting refers to the mechanisms in which liposomes are spontaneously accumulated at the tumor site and interact with target cells without the presence of a specific ligand [95]. The effect of enhanced permeability and retention (EPR) has been suggested as the most critical passive targeting mechanism. To be precise, the spontaneous accumulation of therapeutic NPs and liposomal drugs at the tumor site is called the EPR effect [96]. This phenomenon can be assigned to the leaky nature of tumor tissue vessels, unlike normal tissue capillaries, which makes them permeable to molecules and NPs. Consequently, This ultimately leads to the accumulation of drug compounds in these tissues and the effect of EPR [97]. The ultimate fate of the drug in the intracellular fluid and cytoplasm of tumor cells depends on several factors such as release mechanism, nanocarrier constituents, and molecule structure [98]. In healthy tissue, the number and the shape of capillaries are proportionate and normal, respectively. However, in cancerous organs, unlike healthy tissue, the number and the structure of capillaries are higher and deformed, respectively, because of the angiogenesis process. Moreover, the tumor capillaries structure is destroyed, and the endothelial phalanx cells are diminished. As a result, the volume of plasma fluid leaking into the intercellular space will be enhanced. In healthy tissue, however, capillary phalanx cells retain cellular tight adhesions, preventing NPs, small molecules, and liposomal drugs from seeping into the intercellular space [99]. The EPR effect in cancerous capillaries and their difference with normal and healthy tissue vessels are illustrated in Fig. 7.
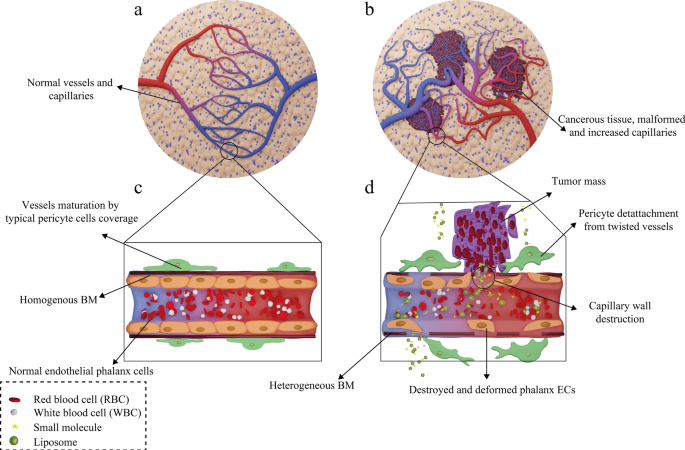
Mechanism of action of the drug-containing liposomes on tumor cells via EPR effect. un Healthy tissue and its normal capillaries; b cancerous tissue with increased-deformed vessels; c structure of normal and healthy vessel; d destructions and deformed capillary in tumor tissue
On the other hand, active targeting has attracted considerable attention as one of the targeting mechanisms of action owing to its appropriate effectiveness and high specificity. Active targeting includes various types and is also generally aimed to reduce the off-target impacts of liposomal NPs on healthy cells and non-target tissues [95]. In this method, molecules such as monoclonal antibodies, small molecules, signal peptides, vitamins, particular carbohydrates, glycolipids, or aptamers are generally utilized for surface modification of liposomes [100, 101]. Moreover, active targeting can be split into various subtypes according to diverse features. For instance, it can be classified into two general categories:
- 1.
Targeting tumor cell and cancer tissue receptors:This method relies on conjugating specific molecules to the membrane surface of liposomes, making them able to bind to special or overexpressed receptors on cancer cells [102]. In cancer cells, upregulation of different genes causes an increase in the expression of specific cell surface receptors in response to enhanced metabolic demands for rapid cell proliferation [103]. In active targeting, particular molecular modifications can be applied for targeting specifically the overexpressed surface receptors of cancer cells, such as folate receptor (FR), transferrin receptor (TfR), or Epidermal growth factor receptor (EGFR) [95]. In this regard, the role of folate receptors in cancer cells is to increase folic acid uptake [104], whereas transferrin receptors bind to transferrin (as a free molecule with 80 kDa weight in serum) and cause endocytosis of this monomeric glycoprotein to occur [105]. Moreover, EGFR receptors are a class of tyrosine kinases involved in cellular processes such as tissue differentiation and repair. The expression of this receptor in cancer cells is significantly increased due to its involvement in processes such as angiogenesis, cell proliferation, and metastasis [106].
- 2.
Utilizing tumor microenvironment as the target:In this method, changes in the surface of liposomes are exploited to enable them to target signal peptides or other receptors in the microenvironment of cancer cells. In other words, this active targeting mechanism can inhibit the growth of tumor cells and metastasis, prevent genotypic and phenotypic variations in neovascular endothelial cells, and control drug resistance [107]. Furthermore, some receptors in the tumor microenvironment, such as Vascular endothelial growth factor (VEGF), Vascular cell adhesion protein (VCAM), matrix metalloproteases, and integrin, are targeted in this mechanism [95].
Cellular Uptake of Therapeutic NPs and the Effect of Liposomal Drugs on Targeted Cells:Actions and Interactions
As it is mentioned earlier, liposomes are able to target tumor cells either passively or actively. After the liposome reaches the cancerous cells and the tumor environment through the targeting mechanism, it can release its therapeutic content and exert its effects by means of various mechanisms. Consequently, lipid composition, the surface charge of the membrane, type of cancer, type of target cells, as well as the presence of specific ligands on the liposome membrane, can influence the cell-liposome interaction [108].
Figure 8 illustrates different types of liposomes interactions with target cells. After being injected into the body, drug-containing liposomes travel to different tissues through blood vessels and eventually reach their target cells based on their surface ligands. These liposomes can bind to cellular receptors via these ligands, which is called specific absorption [42]. Albeit, receptor-free liposomes can also adhere to the target cell surface through molecular attractions, electrostatic forces, and molecular interactions called non-specific absorption. Following liposomes binding to the cell, the therapeutic agent is released into the cytoplasm, and its effects may be produced in different ways. The liposomal nanocarriers can be entirely fused to the plasma membrane of the cell and release the drug. Drug compounds are also able to be released from the liposome into the cell and to enter the cell through micropinocytosis or passive diffusion without the occurrence of fusion. Liposomes may directly interact with the cell or exchange lipid fragments with the cell membrane through protein-mediated processes. At the same time, the drug may act on the cell and exert the therapeutic effects of the liposomal drug. However, some liposomes are capable of entering through endocytosis (specific or nonspecific). In particular, liposomes penetrating the cell via this passage can have various destinies. It is possible for them to combine with lysosomes. In such cases, lysosomal enzymes affect the structure of the drug by reducing the pH of the phagolysosome sac. Ultimately, liposomes release the drug by fusing it to the cell membrane or endocytosis, and after that, medications exert their therapeutic effect [42, 62]. All possible ways for the liposome to penetrate the cell and exert its effect are depicted and compared in Fig. 8.
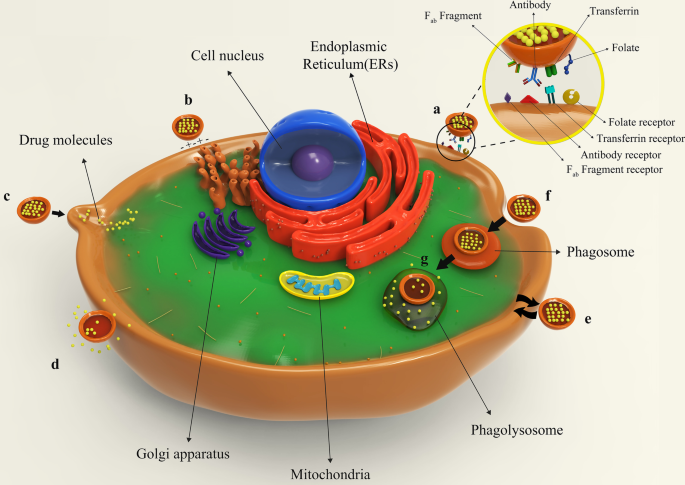
Binding of liposomes to the target cell. un Specific attachment via ligand-receptor interaction; b non-specific absorption of liposomes through intramolecular-electrostatic forces; c the attachment and fusion of liposome to the cell membrane and drug release; d liposome arrival to the target cell and drug release without fusion; e exchange lipid fragments between the cell membrane and liposome through protein-mediated processes; f endocytosis of liposome by target cell; g lysosomal digestion of liposome in the cell cytoplasm
On the other hand, NP-based medications can undergo endocytosis, pinocytosis, or phagocytosis by the target cells. Endocytosis is known as the process in which compounds outside the cell space approach the cell membrane and then enter the cell as a vesicle [109]. Pinocytosis, also recognized as fluid endocytosis, occurs when small molecules or suspensions are introduced into a cell through a vesicle by creating an invagination in the cell membrane. Moreover, pinocytosis vastly occurs in human cells to absorb fat droplets. In an immunological study, Yuriko Tanaka et al. reported that liposome-coupled antigens pinocytosis can be performed by antigen processing cells (APC). This report had proved that liposomes can undergo pinocytosis mechanisms [110]. In phagocytosis, particles larger than 0.5 μm are engulfed by immune cells, it may also occur for liposomes (especially for MLVs and liposomes larger than 500 nm). For example, Jitendra N. Verma et al. confirmed the occurrence of phagocytosis on liposomes by a study on the phagocytosis of liposomes with malarial antigens by macrophages [111].
Kaposi's Sarcoma, One Instance of Successful Liposomal Drugs Applications
Kaposi's sarcoma is a progressive multifocal anti-proliferative cancer primarily known as endometrial sarcoma. This cancer is more common in HIV patients whose immune system is weakened. Furthermore, it has been commonly seen in skin tissue and may also involve other tissues. Hence, this disorder is generally referred to as skin mucosal sarcoma [112]. To treat this disease, modified long-circulating liposomes can be helpful. In this regard, liposomes passively target tumor cells. Moreover, the effect of EPR and specific binding increases the concentration of the therapeutic drug in cancer tissues 5 to 11 times higher than normal skin [113]. For this purpose, Doxorubicin is used for the treatment of this disease. Correspondingly, entrapment of the doxorubicin into liposomes (which was PEGylated to prolong its half-life) prevents normal tissues from being exposed to the drug. It also reduces drug uptake by these healthy doxorubicin-sensitive tissues such as the heart [114].
Additionally, the liposomal form of doxorubicin, Doxil, is a type of anthracycline drug which is approved for clinical administration by US-FDA. It is used to treat AIDS-related Kaposi sarcoma and multiple myeloma [115]. Doxil has better therapeutic efficacy and less toxicity than free doxorubicin, which can be attributed to its ability to target tumors indirectly. It is also passive targeting due to leakage of tumor vessels and the EPR effect [116]. Moreover, the Doxil unilamellar liposomes are < 100 nm in size and have been used to treat various cancer types [42]. Analyses have also proved that free doxorubicin concentration is lower than that of Doxil at the target tissue site [117]. In this regard, Ogawara et al. investigated the effect of Doxil (formed by binding doxorubicin to PEG liposomes) on cancer cells in male mice and showed that PEG liposomal doxorubicin or Doxil1 had been effective on both doxorubicin-resistant and doxorubicin-sensitive C26 cell groups [118]. This can highlight the significance of the exploitation of liposomal NPs. Because they can be consumed to overcome the resistance of cancer cells to common chemotherapy agents at low costs without time-consuming research works to discover new clinical therapeutic compounds [119]. The application of nanoparticles, such as liposomes, to deliver doxorubicin to tumor tissues has been widely investigated. Entrapment of ATP-binding cassette transporter superfamily B member 1 (ABCB1) substrate doxorubicin into liposomes can increase drug uptake and enhance its intracellular distribution within cancer cells, especially ABCB1-expressing cancer cells [120]. The simple structure of Doxil is illustrated in Fig. 9.
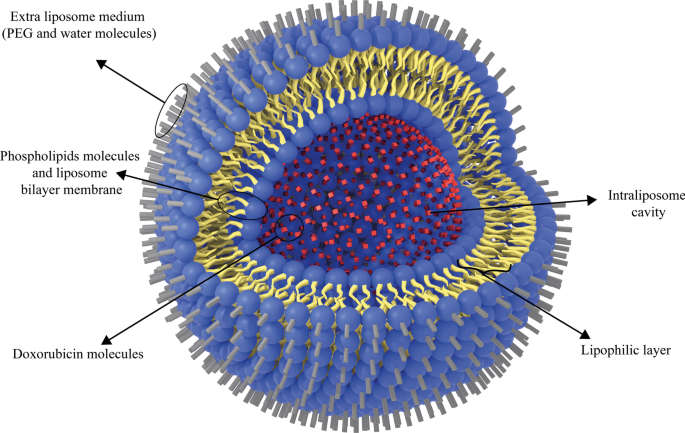
The schematic structure of Doxil drug. Doxorubicin drug molecules are entrapped in the hydrophilic cavity of unilamellar PEGylated liposomes
Furthermore, liposomal nanomaterials can be exploited for the treatment of infectious diseases. Systemic fungal infection is one of the most challenging conditions that is usually treated with amphotericin B, which is highly toxic to kidney cells. For this purpose, the usage of liposome-entrapped amphotericin B can reduce the toxicity of this drug compared to its free form [48]. Unilamellar liposomes have been used to entrap this agent. It has proven that liposomal amphotericin B is more effective than the free drug form [121]. Based on the formulation, these liposomes also alter the bio-distribution of amphotericin B, such as anticancer drugs, which in turn not only arrange the mechanism of action but also increase the effective dosage concentration at the target tissue [122]. AmbiSome, liposomal form amphotericin B, is approved for public administration too. Other approved liposomal drugs, from anti-fungal medications to cancer therapeutic agents, are summarized in Table 1.
Although the application of liposomal NPs to treat cancer has been touted as a viable solution for drug delivery and affecting tumor cells, drug delivery to cancerous tissues in the central nervous system (CNS) has remained a significant challenge. In addition, drug delivery to central nervous system cells faces many turbulences owing to a blood–brain barrier (BBB). However, this problem can be partially solved by developing new methods and using lipid-based compounds [136].
Liposomal Nanoparticles in the Investigational Phase for Therapeutic Purposes
Liposomal siRNA
RNA is a type of genetic molecule with a variety of functions, including translation and transcription processes. The discovery of small-interfering RNA (siRNA) is a significant advance in biology in the last decade [137]. Synthetic siRNAs can be utilized to target oncogenes and their mRNAs. Furthermore, siRNAs can be applied for targeting genes contributing to the carcinogenesis, proliferation, and metastasis of tumor cells or their resistance to standard chemotherapies and radiation [138]. Therefore, it has been considered a modern method for cancer therapy. On the other hand, the nanoparticles used to deliver siRNA must possess properties such as biodegradability, great bio-distribution, low toxicity, etc. All of these features can be offered by liposomes making this popular drug delivery system a promising candidate for this purpose [28]. siRNAs bound to neutral lipid-based NPs are well isolated from these liposomes. They also influence ephrin type-A receptor 2 (EphA2), focal adhesion kinase (FAK), neuropilin-2, Interleukin 8 (IL-8), and TROJAN Mobile Remote Receiving System/erythroblast transformation-specific (TMRRS/ERG), Elongation factor 2 kinase (EF2K) or Bcl-2 pathways. Following the occurrence of this mechanism, a suitable antitumor effect has been observed against ovarian, colon, and breast cancer cells, etc. [139, 140]. Numerous studies have been conducted on siRNA delivery by liposomes, and in most of them, the cationic lipid Dioleoyl-3-trimethylammonium propane (DOTAP) has been widely expended in the structure of liposomes. Due to DOTAP high positive charge, this cationic lipid can be toxic to cells. It can stimulate cellular hemolysis and reduce ultimate biocompatibility as well. This has challenged the application of this lipid in the composition of liposomes applied for siRNA delivery [141].
Liposomal Curcumin Nanoparticles
Curcumin-conjugated liposomes are another instance of liposomal nanoparticle usage. Curcumin is a natural polyphenolic and hydrophilic compound that is abundant in the Curcuma longa plant and can be mainly prepared from turmeric extraction. Nowadays, the anticancer effect of curcumin has been well indicated against many tumor cells, such as breast cancer, liver carcinoma, and prostate cancer, etc. [142]. The primary mechanism of action of curcumin against cancer cells is to interfere with the translation of proteins such as Bcl-xl and regulate apoptosis by influencing their process, controlling the release of reactive oxygen species (ROS) and cytochrome, regulating molecular factors such as cyclin affecting the cell cycle. On the other hand, curcumin can damage the nuclear and mitochondrial DNA structure of liver cancer cells, thereby disrupting their function [143]. In comparison with free curcumin, the application of liposomal curcumin improves pharmacokinetics and pharmacodynamics while reducing the dosage required to target tumors. Matheus Andrade Chave et al. explored curcumin-containing liposomes by inserting curcumin molecules into the MLV liposome [144]. The synthesis of liposomal curcumin and curcumin structure are described in Fig. 10.
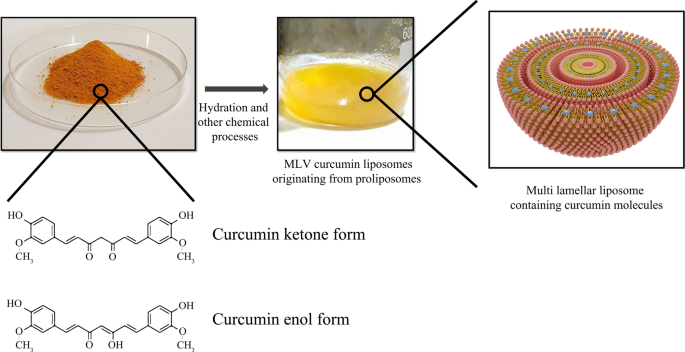
An overview of curcumin powder and liposomal curcumin synthesis. Chemical reactions performed for liposomal curcumin production and curcumin molecule structure in various forms are simply demonstrated
In addition, liposomes prepared for therapeutic research applications can be synthesized by employing various methods. For example, Qiao Wang et al. exploited the ultrasonication and lipid film-hydration method to synthesize daidzein long-circulating liposomes (DLCL) [145]. Xiaoyuan Ding et al. also used the film hydration method for the synthesis of aptamer and Au-NPs (Apt-Au)-modified Morin pH-sensitive liposome. Their outcomes showed high biocompatibility and insignificant toxicity of these liposomal structures and highlighted these liposomes as a viable option for selective targeting of tumors [146].
Other Liposomal NPs in the Investigational Phase
Several liposomal drugs have been synthesized and utilized in various medications at the investigational phase. For instance, CPX-1 was produced by entrapping the antitumor agents, Irinotecan and floxuridine (1:1 molar ratio) in liposomes, and was designed to treat advanced colorectal cancer. This therapeutic nanoparticle is in phase II research status [128]. Lipovaxin-MM is another momentous liposomal nanoparticle in phase I research prepared by placing melanoma antigens in liposomes and mainly administrated for immunotherapy of malignant melanoma. This agent is also under investigation [128].
Conclusion
As spherical structures in liquids, liposomes can be applied as a promising option for cancer therapy and drug delivery, as well as imaging, and disease management. By reviewing liposomes pros and cons, scientists will be able to improve them in future research works.
Some opportunities and challenges in liposomes utilization are described in the following. One of the convenient features of liposomes is their morphological similarity to cells (presence of phospholipids), as well as increasing the effectiveness of the drugs. As a negative point, liposomal phospholipids may sometimes undergo hydrolysis or oxidation reactions which may be problematic. Other pros of liposomes include increased stability of the encapsulated drug in it, reduced contact of sensitive tissues with therapeutic molecules, decreased drug toxicity, improved pharmacokinetic and pharmacodynamics properties, the ability to regulate the rate of drug release, and the potential of their structure to accept the desired chemical modification. In contrast to these opportunities, there are some challenges such as leakage or unintended entrapment of drugs, low liposome bioactivity, decreased-solubility, rapid clearance of conventional liposomes from the blood by the reticuloendothelial system (RES), and problems caused by continuous intravenous administration or local injection.
Besides examining the advantages and disadvantages of liposomes, we should take their proper targeting mechanism of action into account. Passive targeting is considered a beneficial mechanism due to the abundant clinical evidence and experience. It also increases the circulation time of liposomal drugs. The problem of this mechanism lies in its non-specific drug delivery and its physiological barriers. In contrast, beneficial features of active targeting include increased specificity in drug delivery, the possibility of overcoming chemotherapy-resistant tumor cells, and reduced off-target effects. However, the difficulty in identifying accurate binding sites on cancer cells and the lack of adequate evidence of its former utilization have led to some ups and downs in its application.
Liposomes are reasonable candidates for elevating the effectiveness of current anticancer agents and preventing the incidence of drug resistance. Future research in this area should be focused on further investigation into the properties of liposomal structures. To probe about drug entrapment in therapeutic nanoparticles, including liposomes, much more detailed examinations will be required.
Abreviaturas
- WHO:
-
World Health Organization
- VNPs:
-
Viral nanoparticles
- NP:
-
Nanopartículas
- US FDA:
-
United States Food and Drug Administration
- DDSs:
-
Drug delivery systems
- PC:
-
Fosfatidilcolina
- SM:
-
Sphingomyelin
- PD:
-
Phosphatidylserine
- PE:
-
Phosphatidylethanolamine
- ULVs:
-
Unilamellar vesicles
- OLVs:
-
Oligo lamellar vesicles
- MLVs:
-
Multilamellar vesicles
- SUVs:
-
Small unilamellar vesicles
- RBF:
-
Round-bottom flask
- LNs:
-
Liposomal nanoparticles
- MPS:
-
Mononuclear phagocytosis system
- PEG:
-
Polietilenglicol
- PEOZ:
-
Poly [2-ethyl 2-oxazoline]
- PETOXylated:
-
Poly [2-ethyl-2-oxazolylated
- PMOZ:
-
Poly [2-methyloxazoline]
- HDL:
-
High-density lipoprotein
- LDL:
-
Low-density lipoprotein
- SCLC:
-
Small cell lung cancer
- GRPR:
-
Gastrin-releasing peptide receptor
- Anti-EpCAM:
-
Anti-epithelial cell adhesion molecule
- IUPAC:
-
International Union of Pure and Applied Chemistry
- I.V.:
-
Intravenous
- S.C.:
-
Subcutaneous
- I.D.:
-
Intradermal
- I.P.:
-
Intraperitoneal
- I.M.:
-
Intramuscular
- EPR:
-
Permeabilidad y retención mejoradas
- fR:
-
Folate receptor
- TfR:
-
Transferrin receptor
- EGFR:
-
Epidermal growth factor receptor
- VEGF:
-
Vascular endothelial growth factor
- VCAM:
-
Vascular cell adhesion protein
- APC:
-
Antigen-presenting cells
- ABCB1:
-
ATP-binding cassette transporter superfamily B member 1
- HSPC:
-
Hydro soy phosphatidylcholine
- DSPG:
-
1,2-Distearoyl-sn-glycero-3-PG
- DOPC:
-
Dioleoylphosphatidylcholine
- DPPG:
-
1,2-Dipalmitoyl-sn-glycero-3-phosphoglycerol
- DSPC:
-
1,2-Distearoyl-sn-glycero-3-phosphocholine
- AML:
-
Acute myeloid leukemia
- ALL:
-
Acute lymphocytic leukemia
- DSPE:
-
1,2-Distearoyl-sn-glycero-3-phosphoethanolamine
- DOPE:
-
Dioleoylphosphatidylethanolamine;
- EPG:
-
Esterified propoxylated glycerols;
- DMPC:
-
1,2-Dimyristoyl-sn-glycero-3-phosphocholine
- DOPS:
-
1,2-Dioleoyl-sn-glycero-3-phospho-L-serine
- POPC:
-
1-Palmitoyl-2-oleoyl-sn-glycero-3-phosphocholine
- DMPG:
-
1,2-Dimyristoyl-sn-glycero-3-phosphoglycerol
- MPEG:
-
Methoxypolyethylene glycols.
- CNS:
-
Sistema nervioso central
- BBB:
-
Barrera hematoencefálica
- siRNA:
-
Small-interfering RNA
- EphA2:
-
Ephrin type-A receptor 2
- FAK:
-
Focal adhesion kinase
- IL-8:
-
Interleukin-8
- TMRRS/ERG:
-
TMRRS/ERG TROJAN Mobile Remote Receiving System/erythroblast transformation-specific
- EF2K:
-
Elongation factor 2 kinase
- DOTAP:
-
Dioleoyl-3-trimethylammonium propane
- ROS:
-
Especies reactivas de oxígeno
- DLDC:
-
Daidzein long-circulating liposomes
- RES:
-
Reticuloendothelial system
Nanomateriales
- La selección correcta de la bomba es vital para las aplicaciones de tratamiento de semillas
- Nanofibras y filamentos para una mejor administración de fármacos
- Nanopartículas para la terapia del cáncer:avances y desafíos actuales
- Marcos metal-orgánicos sensibles al medio ambiente como sistema de administración de fármacos para la terapia tumoral
- Administración de medicamentos basados en células para aplicaciones de cáncer
- Pez cebra:un sistema modelo en tiempo real prometedor para la administración de fármacos neuroespecíficos mediada por nanotecnología
- Nanopartículas de lípidos de PLGA trazadas con 131I como portadores de administración de fármacos para el tratamiento quimioterapéutico dirigido del melanoma
- Tratamiento UV de películas de malla de nanocables de cobre flexible para aplicaciones de conductores transparentes
- Nanoportadores basados en lípidos y nucleósidos para la administración de sorafenib
- Nanoconjuntos de ácido 5-aminolevulínico-escualeno para fotodetección y terapia de tumores:estudios in vitro
- Los microrobots impresos en 3D son prometedores para la administración de medicamentos



