Kit de prueba de glucómetro
Antecedentes
La diabetes mellitus afecta a aproximadamente 16 millones de personas en los Estados Unidos. Otros cinco millones de personas padecen la enfermedad y no se dan cuenta. La diabetes es una enfermedad metabólica crónica que afecta la capacidad del páncreas para producir o responder a la insulina. Las dos formas principales de diabetes son el tipo I y el tipo II. Ambos tipos de diabetes pueden tener niveles elevados de azúcar en sangre debido a la insuficiencia de insulina, una hormona producida por el páncreas. La insulina es un regulador clave del metabolismo del cuerpo. Después de las comidas, los alimentos se digieren en el estómago y los intestinos. Los carbohidratos se descomponen en moléculas de azúcar, de las cuales la glucosa es una, y las proteínas se descomponen en aminoácidos. La glucosa y los aminoácidos se absorben directamente en el torrente sanguíneo y aumentan los niveles de glucosa en sangre. Normalmente, el aumento de los niveles de glucosa en sangre indica a las células importantes del páncreas, llamadas células beta, que secreten insulina, que se vierte en el torrente sanguíneo. Luego, la insulina permite que la glucosa y los aminoácidos ingresen a las células del cuerpo donde, junto con otras hormonas, indica si estos nutrientes se quemarán para obtener energía o se almacenarán para uso futuro. A medida que el azúcar en sangre desciende a niveles previos a las comidas, el páncreas reduce la producción de insulina y el cuerpo utiliza la energía almacenada hasta que la siguiente comida proporciona nutrientes adicionales.
En la diabetes tipo I, las células beta del páncreas que producen insulina se destruyen gradualmente; eventualmente, la deficiencia de insulina es absoluta. Sin insulina para mover la glucosa a las células, los niveles de azúcar en sangre se vuelven excesivamente altos, una condición conocida como hiperglucemia. Debido a que el cuerpo no puede utilizar el azúcar, se derrama en la orina y se pierde. La debilidad, la pérdida de peso y el hambre y la sed excesivas se encuentran entre varios indicadores de esta enfermedad. Los pacientes se vuelven dependientes de la insulina administrada para sobrevivir.
La diabetes tipo II es, con mucho, la diabetes más común. La mayoría de los diabéticos tipo II parecen producir cantidades variables de insulina, pero tienen anomalías en las células hepáticas y musculares que resisten su acción. La insulina se adhiere a los receptores de las células, pero la glucosa no entra en una condición conocida como resistencia a la insulina. Si bien muchos pacientes pueden controlar la diabetes tipo II con dieta o con medicamentos que estimulan al páncreas para que libere insulina, comúnmente la afección empeora y puede requerir la administración de insulina.
Los niveles de glucosa en sangre que permanecen altos (por encima de 150 mg / DL) pueden provocar complicaciones de salud como ceguera, enfermedades cardíacas, enfermedades renales y daño a los nervios. Una forma en que los diabéticos controlan la concentración de glucosa en sangre es analizando muestras de sangre varias veces durante el día e inyectando la dosis adecuada de insulina. Según las recomendaciones de los médicos y el uso de dichos productos, los pacientes suelen medir el nivel de glucosa en sangre varias (de tres a cinco) veces al día. Generalmente, estas muestras de sangre se toman del dedo, pero se pueden tomar de otros lugares. Se utiliza un pinchazo en el dedo compuesto por una lanceta para pinchar el dedo y extraer una pequeña cantidad de sangre que se coloca en una tira reactiva. La tira reactiva se coloca en un kit de monitorización que normalmente se basa en la oxidación electroenzimática de la glucosa. Si bien no existe una cura conocida para la diabetes, los estudios muestran que los pacientes que controlan regularmente sus niveles de glucosa en sangre y trabajan en estrecha colaboración con sus proveedores de atención médica tienen menos complicaciones en relación con la enfermedad.
Utilizando un glucómetro y un dispositivo de punción típicos, el proceso de muestreo y medición es generalmente el siguiente. Primero, el usuario prepara el medidor para su uso retirando una tira reactiva de una envoltura protectora o vial e insertándola en el medidor. El glucómetro puede confirmar la colocación correcta de la tira reactiva e indicar que está preparada para una muestra. Algunos glucómetros también pueden requerir un paso de calibración o referencia en este momento. El usuario prepara el dispositivo de punción quitando una cubierta del dispositivo de punción, colocando una lanceta desechable en el dispositivo de punción, volviendo a colocar la cubierta y colocando un mecanismo similar a un resorte en el dispositivo de punción que proporciona la fuerza para introducir la lanceta en la piel. . Estos pasos pueden ocurrir simultáneamente (por ejemplo, los dispositivos de punción típicos establecen sus mecanismos de resorte cuando se instala la lanceta). A continuación, el usuario coloca el dispositivo de punción en el dedo. Después de colocar el dispositivo de punción en el dedo, el usuario presiona un botón o enciende el dispositivo para liberar la lanceta. El resorte impulsa la lanceta hacia adelante, creando una pequeña herida.
Después de la punción, aparece una pequeña gota de sangre en el lugar de la punción. Si es adecuado, el usuario coloca la muestra en una tira reactiva de acuerdo con las instrucciones del fabricante. Luego, el medidor mide la concentración de glucosa en sangre (generalmente mediante una reacción química de la glucosa con los reactivos de la tira reactiva).
Historial
En 2001, la Dra. Helen Free fue incluida en el Salón de la Fama de los Inventores Nacionales en Akron, Ohio. En la década de 1940, el Dr. Free desarrolló los primeros kits de autoevaluación que permitían a los diabéticos controlar su nivel de azúcar en la sangre al controlar su orina en casa. En el pasado, los diabéticos tenían que ir al consultorio de un médico para controlar su nivel de azúcar en sangre. Los primeros indicadores para el análisis domiciliario se basaron en pruebas de orina. El Dr. Free participó en más de siete patentes que llevaron a mejoras en el diseño y la función de las pruebas caseras de glucosa. A finales de la década de 1950 y principios de la de 1960, se analizaron los niveles de glucosa en sangre para detectar niveles más precisos para el seguimiento y el tratamiento.
Durante años, la solución para los diabéticos fue uno de varios kits de análisis de orina que proporcionaban mediciones imprecisas de glucosa en sangre. Posteriormente, se desarrollaron tiras reactivas para análisis de orina. Sin embargo, el análisis de glucosa en orina tiene una precisión limitada, particularmente porque el umbral renal para el derrame de glucosa en la orina es diferente para cada individuo. Además, el azúcar (glucosa) en la orina es una señal de que la glucosa estaba demasiado alta varias horas antes de la prueba debido al retraso en el tiempo que tarda la glucosa en llegar a la orina. Las lecturas tomadas de la orina, por lo tanto, son indicativas del nivel de glucosa en la sangre varias horas antes de que se analice la orina.
Es posible obtener lecturas más precisas tomando lecturas directamente de la sangre para determinar los niveles actuales de glucosa. Algunos consideran que el advenimiento de los análisis de sangre en el hogar es el avance más significativo en la atención de los diabéticos desde el descubrimiento de la insulina en 1921. El análisis de glucosa en sangre en el hogar se puso a disposición con el desarrollo de tiras reactivas para análisis de sangre total. La tira reactiva incluye un sistema reactivo que comprende una enzima, tal como glucosa oxidasa, capaz de catalizar la reacción de oxidación de glucosa a ácido glucónico y peróxido de hidrógeno; un indicador o colorante oxidable, tal como o-tolidina; y una sustancia que tiene actividad peroxidativa capaz de catalizar la oxidación del indicador. El tinte o indicador adquiere un tono de color visualmente diferente dependiendo del grado de oxidación, que depende de la concentración de glucosa en la muestra de sangre.
Materias primas
Hay muchas materias primas que se utilizan para producir un kit de monitorización de glucosa. Las tiras reactivas consisten en un tejido o material poroso como poliamida, poliolefina, polisulfona o celulosa. También hay un eslastómero de hidroxilo a base de agua con sílice y dióxido de titanio molido. También se utilizan agua, trametilbencidina, peroxidasa de rábano picante, glucosa oxidasa, carboximetilcelulosa y látex de copolímero de etilo acetato de vinilo carboxilado dializado.
El medidor en sí está compuesto por una caja de plástico que alberga la placa de circuito impreso y los sensores. Hay una pantalla de cristal líquido (LCD) que mostrará las lecturas de glucosa en sangre.
La lanceta está compuesta por una aguja de acero inoxidable encerrada en una carcasa de plástico.
Diseño
Hay muchas formas diferentes de kits de prueba de glucosa. Algunos glucómetros ya tienen agujas instaladas. El usuario solo presiona el botón de liberación y el medidor expulsa el pinchazo de la aguja y extrae una muestra. Otros requieren una lanceta y tiras reactivas por separado. Estas son las formas de kits de glucosa que se utilizan con más frecuencia.
Por lo general, el medidor en sí tiene una pantalla LCD en la parte superior de la máquina. En el medio, hacia la parte inferior, hay una ranura en forma de herradura en la que se coloca la tira reactiva. Debajo de esta ranura hay un sensor que transmite la lectura de la muestra de sangre. El dispositivo funciona con baterías y generalmente tiene una memoria a corto plazo incorporada para recordar lecturas de glucosa pasadas. Algunos dispositivos se pueden conectar a programas de computadora para rastrear estas lecturas e imprimir gráficos y diagramas que representan cambios drásticos.
El
proceso de fabricación
Tiras reactivas
- La tira de prueba es preferiblemente una membrana porosa en forma de tela no tejida, tejida, hoja estirada o preparada a partir de un material como poliéster, poliamida, poliolefina, polisulfona o celulosa.
- Una tira de prueba se fabrica mezclando 40 g de un elastómero de hidroxilo a base de agua estabilizado aniónicamente (3,8 partes en peso de lauril sulfato de sodio y 0,8 partes en peso de ácido dodecilbencenosulfónico), que contiene aproximadamente 5% en peso de sílice coloidal y 5 g de dióxido de titanio finamente molido. A continuación, se mezclan 1 g de tetrametilbencidina, 5.000 unidades de peroxidasa de rábano picante, 5.000 unidades de glucosa oxidasa, 0,12 g de tris y 10 g de agua (hidroximetil) aminometano (tampón) en el lote.
- Después de mezclar para asegurar una mezcla homogénea, el lote se vierte sobre una hoja de tereftalato de polietileno para una mayor integridad estructural en una matriz de soporte y se seca a 122 ° F (50 ° C) durante 20 minutos.
- A continuación, se añaden 100 mg de ácido 3-dimetilaminobenzoico, 13 mg de 3-metil-2-benzotiazolinona hidrazona, 100 mg de ácido cítrico monohidrato-citrato de sodio dihidrato y 50 mg de Loval en forma seca a una Tubo de 50 ml.
- Estos materiales secos se mezclan con una espátula, luego se agregan 1.5 g de una solución acuosa de carboximetilcelulosa al 10% y se mezclan completamente con los sólidos anteriores.
- A continuación, se añaden 2,1 g de látex de copolímero de etilo y acetato de vinilo carboxilado dializado y se mezclan a fondo.
El copolímero de látex se había dializado (separación de partículas más grandes de partículas más pequeñas) colocando aproximadamente 100 g de emulsión de copolímero de acetato de vinilo / etileno carboxilado en un tubo de membrana. La membrana llena se sumergió en un baño de agua (destilada) a 68 ° F (20 ° C) durante 60 horas para permitir que las partículas de bajo peso molecular, el monómero sin reaccionar, el catalizador, el tensioactivo, etc. pasen a través de la membrana. Durante las 60 horas, el agua se cambió continuamente mediante un sistema de desbordamiento. La emulsión dializada restante se usó luego para preparar la capa de reactivo.
- A continuación, se inyectan 0,18 ml de glucosa oxidasa en el tubo como líquido. A continuación, se pipetea peroxidasa como líquido al tubo y se pipetea tartrazina al tubo. La mezcla resultante se mezcla completamente. Esta mezcla se deja reposar durante aproximadamente 15 minutos.
- Se cortó un soporte de vinilo mate pulido antes de ser revestido con la solución anterior para formar filas de celdas y luego se limpió con metanol. La mezcla se introduce en una jeringa de 10 ml y se colocan aproximadamente 10 gotas de 6 mm en cada fila de células. La fila de celdas revestida se calienta en un horno a 98,6 ° F (37 ° C) durante 30 minutos seguido de 113 ° F (45 ° C) durante dos horas. Este proceso de recubrimiento y esparcimiento de la mezcla se repite para cada fila de celdas. A continuación, se cortaron las filas de celdas en tiras del tamaño deseado.
- Estas tiras se empaquetaron con paquetes absorbentes de gel de sílice y se secaron durante la noche a aproximadamente 86 ° F (30 ° C) y un vacío de 25 mm / Hg.
El glucómetro
- Se carga una prensa de moldeo dentro de las cavidades del molde y se coloca en una cámara receptora.
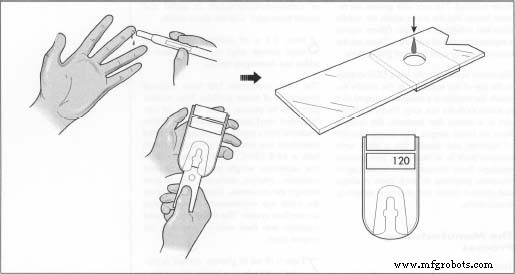 El paciente se pincha el dedo y aplica una muestra a la tira reactiva. Luego, la tira reactiva se inserta en el glucómetro. Después de un período de aproximadamente 10 a 15 segundos, aparece la lectura de glucosa en sangre.
El paciente se pincha el dedo y aplica una muestra a la tira reactiva. Luego, la tira reactiva se inserta en el glucómetro. Después de un período de aproximadamente 10 a 15 segundos, aparece la lectura de glucosa en sangre. - La encapsulación de los circuitos integrados (del detector de glucosa) se logra calentando el gránulo de material encapsulante y presionándolo dentro de la cámara con un émbolo de transferencia, lo que hace que el gránulo se licue y fluya hacia las cavidades del molde a través de pequeños pasajes entre los cámara y las cavidades del molde.
- Después de permitir que el material encapsulante se solidifique nuevamente, se abre la prensa de moldeo y se separan las partes del molde.
- Después de retirar los circuitos integrados encapsulados, la prensa de moldeo abierta está lista para recibir nuevos insertos y gránulos de material de encapsulación para repetir el proceso de encapsulado.
La lanceta
- En la actualidad, las lancetas de sangre se fabrican generalmente mediante un proceso de moldeo por inyección o un proceso de ensamblaje. En el proceso de moldeo por inyección, el alambre se mantiene en su lugar mediante la adherencia del alambre al material de agarre de los dedos circundante.
- Las empuñaduras para los dedos generalmente están hechas de material plástico como polietileno. La punta afilada del cable está incrustada en una cubierta de punta con un cuello estrecho que sujeta la cubierta de punta a las empuñaduras de los dedos.
- La cubierta de la punta mantiene la punta del alambre limpia hasta su uso. Cuando se va a utilizar la lanceta, la cubierta de la punta se retuerce en el cuello, dejando al descubierto la punta del alambre para su uso.
- El proceso de ensamblaje implica unir el cable a las empuñaduras de los dedos con un adhesivo como epoxi térmico, epoxi de dos componentes o adhesivo ultravioleta.
- Luego se coloca una tapa sobre la punta del alambre para protección y esterilidad. Cuando se va a usar la lanceta, la tapa se retuerce en el cuello, exponiendo así la punta del alambre para su uso.
Subproductos / Residuos
Los plásticos y varios polímeros utilizados para las carcasas se pueden reciclar para fundirlos y verterlos en moldes. Los productos químicos utilizados como reactivos en las tiras reactivas se eliminan como desechos de laboratorio. La mayoría de las piezas se pueden reciclar, por lo que hay pocos residuos.
El futuro
La investigación sobre sensores implantables avanza bien. Se han desarrollado varios sistemas y pronto podrán entrar en pruebas clínicas. Estas serán agujas muy pequeñas implantadas debajo de la piel. Los productos químicos en la punta de la aguja reaccionan con la glucosa en el tejido y generan una señal eléctrica. El proceso es similar al proceso utilizado en la mayoría de los glucómetros. Luego, la señal eléctrica se puede telemedir a un receptor del tamaño de un reloj de pulsera que puede interpretar la señal como un valor de glucosa para leer en el reloj.
Un sistema alternativo que se está desarrollando utiliza un rayo láser diminuto para perforar un orificio microscópico en la piel a través del cual se extrae una pequeña gota de líquido tisular. A continuación, el dispositivo puede medir la glucosa en el líquido de una manera similar al dispositivo descrito anteriormente. Los desarrolladores de este dispositivo esperan combinar en el mismo receptor del tamaño de un reloj de pulsera un mecanismo para infundir insulina a través de la piel mediante un proceso llamado iontoforesis inversa. Este proceso utiliza una corriente eléctrica para hacer que la insulina pase a través de la piel sin necesidad de pinchar con una aguja. Ambos dispositivos todavía están a varios años de su uso general.
Los medidores sin sangre que miden la glucosa en sangre sin pincharse el dedo son un sueño supremo. En Kansas State University, se desarrolló una tecnología similar para la industria alimentaria utilizando un rayo láser para medir el contenido de azúcar de las frutas y otros alimentos sin romper la piel de los alimentos. Desafortunadamente, esta tecnología es más difícil de usar en humanos. El grosor de la piel varía de persona a persona y la temperatura varía la precisión. Esta tecnología, denominada "The Dream Beam", todavía es posible, pero aún falta un tiempo para que sea lo suficientemente barata o lo suficientemente precisa como para ser de uso práctico en el futuro.
Synthetic Blood International (SYBD) ha desarrollado un biosensor de glucosa implantable para controlar la glucosa en sangre y eliminar la necesidad de pinchazos en los dedos. El biosensor de glucosa utiliza una enzima específica para la glucosa. Una vez implantado en el tejido subcutáneo, el biosensor, que tiene aproximadamente el tamaño de un marcapasos cardíaco, proporciona un control continuo y preciso de la glucosa en sangre. La última tecnología está todavía a varios años de poder ofrecer un sistema de circuito cerrado en el que se administrará insulina en función de las lecturas digitales del biosensor. En última instancia, el biosensor de glucosa se vinculará a una bomba de insulina implantada, creando un páncreas mecánico de circuito cerrado.
Dónde obtener más información
Otro
Página web de Abbott Laboratories. Diciembre de 2001.
Página web de la Asociación Estadounidense de Diabetes. Diciembre de 2001.
Página web de Synthetic Blood International. Diciembre de 2001.
Página web de la Administración de Drogas y Alimentos de los Estados Unidos. Diciembre de 2001.
Bonny P. McClain
Proceso de manufactura
- Pruebas de software en RTI
- Sangre artificial
- C# esta palabra clave
- El kit de diseño mide la presión arterial con un sensor óptico
- Prueba del sensor DS18B20
- Guía de conexión del kit de inicio de Raspberry Pi 3
- Hologram Nova Starter Kit
- Creación del kit de robot MonkMakes Raspberry Pi
- Intellisaurus - Kit de robot dinosaurio
- 4 Efectos de la posición a largo plazo
- ¿Qué es un probador de tubo de vacío?



